柳磊医生的科普号
- 精选 省三院心外科携手“知一”基金救助瓣膜病患者柳磊 主任医师 河北医科大学第三医院 心脏外科1420人已读
- 精选 2014年上半年心脏手术救助政策
◆ 2014年小儿先天性心脏病免费手术救助政策:新农合1-3岁室间隔缺损全额免费,4岁以上室间隔缺损及1-14岁房间隔缺损、动脉导管未闭、肺动脉瓣狭窄住院总费用平均500...0元, ◆ 全额免费:常见先心病农村特别贫困儿童(家庭单亲、家长有残疾无经济来源、低保)◆ 1岁以下常见先心病平均5万,四联症以上复杂先心病平均6万◆ 成人瓣膜置换、冠脉搭桥手术6-8万,新农合各区县报销比例不同,一般可报销总费用33-45%,市医保一般自费部分为5000-1万
柳磊 主任医师 河北医科大学第三医院 心脏外科2030人已读 - 精选 2013年小儿先天性心脏病免费手术救助活动继续进行中
小儿先天性心脏病免费救治项目自2012年10月小儿先心病免费手术救助活动开展以来,救助申请成功率90%,手术成功率100%,2013年1月至目前已完成救助儿童120名,救助资金达400万,目前有22位患儿待手术,2013年救助活动继续进行,2014年救助政策待定,救助范围:新农合1-14周岁四种常见先心病。2013-11-29
柳磊 主任医师 河北医科大学第三医院 心脏外科6660人已读 - 精选 我院小儿先天性心脏病免费手术救助项目开始报名
为配合省“民生工程”的实施,我院心脏血管外科将对加入新型农村合作医疗项目的1周岁以上14周岁以下(含14周岁)常见小儿先天性心脏病患者进行免费手术救助,本次救助活动全额免费,不需缴纳任何住院押金。本活动现已开始报名预约。 如果患儿病情需要,我院可邀请到北京阜外心血管病医院专家来院手术,北京阜外心血管病医院专家团队常年与我院心脏血管外科合作进行冠心病心脏搭桥手术,协助解决专业诊疗的疑难问题。欢迎患者朋友致电咨询!联系人:柳 磊 18332261027 李召彬 13483111332 宣传部 2012年10月25日
柳磊 主任医师 河北医科大学第三医院 心脏外科5373人已读 - 精选 首都的技术实力,省级的医疗费用 北京阜外医院专家助阵省三院心脏血管外科技术腾飞
近日,我院心脏血管外科柳磊博士与北京阜外医院专家组一起,为一例感染性心内膜炎、主动脉瓣重度关闭不全、心功能不全的患者完成主动脉瓣置换术,术后患者恢复良好,第7天即康复出院。该手术的成功实施,标志着我院心脏血管外科技术实力在阜外医院专家团队的扶持下迈上了一个新的台阶。 柳磊博士从2002年起即从事心脏外科临床工作,在国内心血管外科技术排名第一的国家心血管中心、北京阜外心血管病医院工作学习了5年,获得心血管外科医学博士学位,期间参加心脏手术1000余例,掌握了扎实的心脏外科医疗技术。 柳磊博士学成归来同时将阜外心血管病医院专家团队带到我院,壮大了我院心脏血管外科的技术力量,阜外医院心血管外科专家将常年在我院心脏血管外科开展手术,全程做业务指导,术后监护工作由阜外医院术后重症监护病房护理责任组长罗晓娜同志亲自带队,确保患者术后顺利康复,使心脏病患者不出河北省就可以享受到国内最高水平的手术技术和治疗服务。 宣传部 2012年7月3日
柳磊 主任医师 河北医科大学第三医院 心脏外科2959人已读 - 精选 心脏手术平均费用
手术名称我院平均住院费(万元)冠心病冠状动脉搭桥术6.0瓣膜病二尖瓣或主动脉瓣单瓣膜置换术进口瓣膜 5双瓣置换术进口瓣膜 7二尖瓣置换+房颤外科消融手术8.0先天性心脏病动脉导管未闭1.5(介入2万元)间隔缺损(中度以下肺动脉高压,体重8kg以上)2.5(介入2.5万元)间隔缺损(体重8kg以下)4单纯肺动脉瓣狭窄2.5法洛四联症4.5复杂先心病6主动脉手术Bental手术7.0单纯升主动脉置换5.0升主动脉+全弓支架象鼻手术13降主动脉内覆膜支架植入11
柳磊 主任医师 河北医科大学第三医院 心脏外科1917人已读 - 精选 如何解决华法林治疗中的“问号”
2012-6-1 13:29:39 来源 - - 医脉通 朱俊--> 近日美国胸科医师学会(ACCP)发布了第9版的《抗栓治疗和血栓形成预防指南》(以下简称ACCP 9),其内容浩瀚,包罗万象,几乎涵盖所有血栓栓塞预防和治疗内容。本文结合ACCP 9总论中几项华法林治疗新理念,谈一下笔者的见解。 维生素K拮抗剂华法林被用于血栓预防治疗已多年,且应用日趋广泛,但几乎所有应用该药物的医师都感觉在用药过程中面临的问题很多。ACCP 9对部分疑问作了解答,有些来自循证医学证据,但更多的还是专家共识。其中部分建议的确可解决临床应用中的“问号”,但有些内容我们还应结合国情和个人经验有选择地吸收。 问题1 未行抗凝者,如何开始华法林治疗? 该问题一直存在不同处理方法,包括在国外采用的华法林负荷量方法。ACCP 9建议,对健康门诊患者在开始华法林治疗的前2天采用10 mg/d剂量,随后根据国际标准化比值(INR)确定后续治疗。从药代动力学角度看,该方法利于尽快产生抗凝作用。但在我国是否可行? 笔者认为,考虑到我国目前医患双方对华法林治疗的理解状况,且尚缺少抗凝门诊对患者指导,我国医师对上述方法应采取谨慎态度,ACCP 9亦将这一推荐级别定为2C级。 华法林半衰期长,如直接使用维持剂量,5天左右INR可逐渐达标。因此,我国专家认为,如不属于急性抗凝治疗,对多数患者直接以小剂量(3 mg/d)开始治疗,应用3~5天后复查INR,然后调整后续剂量;如需紧急抗凝,则宜选择普通肝素或低分子量肝素作为起始治疗。当然,对于有抗凝门诊的医院和能够很好配合的患者,使用较大负荷剂量的华法林也是可行的。 问题2 华法林治疗如何与肝素衔接? 急诊抗凝治疗日趋普遍,根据指南,许多患者在急诊即开始应用非肠道药物,如阵发性心房颤动药物转复,无论发作时间多长,都要应用普通肝素或低分子量肝素。如随后需要较长时间抗凝治疗,那么华法林应如何与普通肝素或低分子量肝素衔接? ACCP 9指出,对深静脉血栓,不建议等候数日,而是在应用肠道外抗凝剂第1天或第2天即开始华法林治疗(2C级)。该推荐具有一定道理。使用肠道外抗凝剂几乎可立即起效,只要持续使用,作用可持续。但长时间应用必会带来不便和风险,例如须监测活化部分凝血活酶时间(APTT)、可能导致出血等。因此,此类患者如存在口服华法林适应证,则完全没必要等待,测定基础INR后就可立即应用。如从小剂量华法林开始,则需数日才开始起效,这几天正要依赖肠道外药物的抗凝作用。一旦INR达标,应立即停用肠道外药物。 其他适应证如何衔接华法林治疗?ACCP 9无建议。笔者认为,上述方法应具普遍性。只是上述开始抗凝治疗者一般为急重症患者,存在许多影响华法林作用的因素,如基础肝功能、会产生相互作用的药物等。因此,应用尽早开始衔接华法林的方法时必须要强调每日监测INR。 问题3 INR达标范围应为多少? INR达标范围一直存在争论。我国及许多东亚国家部分学者认为INR 2.0~3.0在该地区不适用,应适当调低。有学术组织在指南中推荐的标准低于该范围。在ACCP 9中,INR<2.0被明确否定,仍建议采用2.0~3.0(目标值2.5)(1B级)。相信该推荐意见仍会在我国引起争论。 既往不乏研究者探寻我国人群理想的INR范围,但尚无循证医学证据。要比较一种新药与华法林的作用,或比较一种新标准,即便达到非劣效结果也需要至少超过1万例患者的临床试验。这在目前仍有难度。我国多数学者认为仍要继续应用INR 2.0~3.0。 需强调的是,应当正确和及时监测INR。有小样本观察性研究提示,只要严格监测,在该范围内不会发生较多的出血。有相当比例的出血是由于监测不到位而出现INR超标所致。这一点在开始应用华法林时尤其须引起注意。 医师应意识到,只要应用华法林就有增加出血的风险。从未有INR 2.0~3.0就绝不会发生出血的说法,只是在该范围内出血风险相对低,其风险与抗凝获益之比是可接受的。如要绝对避免华法林所致出血风险,唯一方法只能是不使用抗凝药,但即便如此仍会有因自身疾病造成出血的可能。 问题4 如何处理INR超标? 目前我国医师对INR超标如临大敌,其值仅轻微超过3.0就会立即停药1~2天,每天复查至降至正常范围内再重新用药。实际上,该行为极易引起不必要的INR波动,需要花很长时间调整,给医患双方都造成不便。ACCP 9提出,如果日常监测中INR保持稳定,单次超标(包括不达标)范围≤0.5时建议继续应用原剂量,1~2周后复查(2C级)。造成单次检验微小变化的原因复杂,许多情况下即使不调整剂量仍可恢复正常。因此,该情况下采用ACCP 9的建议是明智的。如复查仍超标则可调整剂量。 对于饮食和其他药物变化较大,或者急重症患者,如出现超标应予以重视,很可能是肝功能急剧恶化或其他药物相互作用所致,不适用于上述情况。 问题5 如何评估风险调整抗凝治疗? 由于抗凝门诊尚未普及,导致根据INR监测结果调整药物过于繁琐,因此通常该过程极不规范。常规门诊监测也的确给患者造成负担,这也是部分患者不愿接受抗凝治疗的原因。ACCP 9提出,对有能力行自我监测者,包括使用便携式监测仪,可建议其进行自我监测(2B级)。在出现问题时可去就诊。这会给患者带来极大方便,但目前我国仍难以实现。笔者在此呼吁,在有管理规范的前提下,尽早在我国有条件地区和患者中使用自我监测。 已有多个指南评估血栓栓塞和出血风险。欧洲心脏病学会(ESC)2010年指南首次提出了出血评分系统HAS-BLED,为临床医师提供了实用、方便的工具。但须注意的是,该系统与CHADS2评分不能割裂开来使用。血栓栓塞和出血风险需要同时评估,才能权衡利弊、决定抗凝策略。事实上,上述两方面评估使用的一些指标是相同或相似的(如高龄、高血压等)。ACCP 9中也明确提出,对已开始应用华法林的患者,反对常规使用临床出血预测规则作为单一指标来决定是否需要停止抗凝治疗(2C级)。笔者提倡在严密监测的情况下,同时考虑血栓栓塞和出血风险,权衡利弊,并与患者进行有效沟通,以达到最好结果。 ACCP 9内容丰富,笔者建议,除与本专业相关内容外,应仔细阅读总论部分,尤其注意其中本次更新后新提出或修改的建议。 任何指南都是一种总体指导原则,不能代替医师对每位患者的具体分析。只有把指南的精神与临床实践相结合,才能使患者获益和安全达到最大化。
柳磊 主任医师 河北医科大学第三医院 心脏外科1483人已读 - 精选 先心病相关肺动脉高压的诊疗进展
2011-4-26 16:24:09来源 -- 医学论坛网 先天性心脏病(CHD)的患病率约8‰,是导致肺动脉高压(PAH)的原因之一,某多中心注册研究示CHD-PAH(先心病肺高压)占PAH人群的11.3%。2008年在美国加州戴纳波恩特(Danapoint)举办的第四次WHO(世界卫生组织)肺高压会议上,CHD-PAH被归为第一大类第四亚类相关因素所致的PAH中。CHD-PAH生存率高于特发性肺动脉高压(IPAH),Hopkins等给出的一项调查显示,CHD-PAH的1年,2年,3年生存率分布为97%,89%和77%,而IPAH分别为77%,69%和35%。随着现代诊疗意识的提高,越来越多的患者获得较好预后。2010新修订的《中国肺高血压诊治指南》对PAH提出新的诊断标准:在海平面状态下,静息时,右心导管检查测定,肺动脉平均压(mPAP)≥25mmHg,肺毛细血管楔压(PCWP)≤15mmHg,肺循环阻力(PVR)>3Wood。停止使用“运动时右心导管测量的mPAP>30mmHg,”作为诊断标准。PAH-CHD的分类2008年NADA肺高压会议对PAH-CHD做了临床和解剖-病理生理分类,共分为四大类:第一类:艾森曼格综合征,指包括所有由于先天性大缺损导致的肺血管阻力明显增加,体-肺分流方向发生逆转或双向分流,临床表现为发绀、红细胞增多症及多器官受累等;第二类:体-肺分流相关性PAH,由中-大缺损导致肺血管阻力轻中度增加,以左向右分流为主,静息时不表现紫绀;第三类:PAH合并小缺损,WHO以及欧洲心脏病学会指南(ESC)等国外文件建议超声心动图评价室缺<1cm,房缺<2cm为小缺损,我国部分专家建议室缺<5mm,房缺<10mm为小缺损,临床特点与特发性肺动脉高压相似;第四类:心脏修补术后PAH,该类先心病患者已经通过手术矫正了先天畸形,没有明显的手术后残留的缺损或者手术损害,但是手术之后或者很快又出现了肺动脉高压,或者经过数月或数年之后又出现了肺动脉高压。2008年ACC/AHA(美国心脏病学会/美国心脏病协会)的《成年先天性心脏病治疗指南》也对PAH-CHD做了分类,主要为:⑴与高分流量相关的PAH,对缺损减少有反应;⑵术后即刻出现的或者反应性的PAH;⑶迟发性的PAH;⑷继发性的肺静脉压力增高;⑸分流出现逆转(艾森曼格综合征)。PAH-CHD的治疗目前仍多认为先天性心脏病因血流向肺循环冲击,使得血管壁内皮细胞受到强烈的牵拉刺激和高剪切力的损伤。肺血管内皮细胞损伤和功能失调,使得舒张血管的细胞因子一氧化氮(NO)和前列环素合成减少,而缩血管细胞因子内皮素-1(ET-1)、血栓素2(TXA2)、血管内皮生长因子(VEGF)等分泌增加,导致血管平滑肌增生、肥厚,血管收缩。一般来说,缺损的形态,大小和分流量的多少是影响PAH的因素。总体治疗:治疗方法上选择进行氧疗、抗凝、抗心律失常以及纠正心衰,进行靶向药物治疗。在药物治疗上,临床上有前列环素类药物(静脉注射用依前列醇、吸入性伊洛前列素),5型磷酸二酯酶峰抑制剂(包括西地那非、他达那非和伐地那非),内皮素受体拮抗剂(非选择性的双重ETA/B受体拮抗剂波生坦;口服的选择性ETA受体拮抗剂西他生坦;非磺胺类、丙酸选择性ETA受体拮抗剂安贝生坦)。如靶向药物单用效果欠佳则给予序贯联合治疗,对于药物治疗无效的CHD-PAH患者,肺或者心肺联合移植仍是目前主要的治疗措施。但是肺或心肺联合移植风险大,费用高,供体来源以及移植排斥反应等问题,制约其在临床上的推广使用。具体治疗:⑴艾森曼格综合征:对于这类患者,尚缺乏确切的治疗方法,主要策略是预防并发症,改善血流动力学。在靶向药物的选择上,进行多中心、随机、双盲及安慰剂对照研究-—BREATHE-5表明波生坦对CHD-PAH患者有明确疗效,可降低患者肺循环阻力和肺动脉压力,通过六分钟步行距离判定心排量亦增加,其中对艾森曼格综合征患者观察16周,不会打破体肺循环之间的平衡,连续观察24周仍显示出良好效果。但持续的效果缺乏询证医学证据。2009年ESC肺高压诊治指南提出:内皮素受体拮抗剂波生坦用于治疗心功能Ⅲ级的艾森曼格综合征,推荐级别Ⅰ级,证据级别B。有研究表明波生坦与前列环素联用可获得益处。后期则需心肺联合移植。⑵分流相关PAH,早期纠正病因,术前评定肺血管的反应性(压力,血流,阻力),并根据特定的解剖病变决定干预方式。肺活检在临床有一定局限性,一方面临床上很多患者不愿接受肺活检,另一方面,肺血管病变的分布是不规则的,活检的肺组织不一定是病变的肺组织。大多数中心以术前肺血管阻力小于10~14Wood,肺/体循环阻力之比小于等于2/3为标准,但各医院之间有差异。肺循环/体循环血容量之比如在1.0~1.5之间,肺阻力≥10Wood,能否手术干预尚存在争议,现认为给予靶向药物纠正PAH,如符合封堵标准可给予封堵。我中心及国内其他中心都有过成功治疗的病例及经验。⑶PAH合并小缺损,缺乏常规CHD-PAH具有的显著血流动力学方面的改变,发病机制需要深入探讨。其临床表现和病理特征与IPAH相同,预后也较差,合并中重度PAH的小缺损患者治疗较为统一,可能为特发性肺动脉高压合并小缺损,治疗与IPAH相同。而合并轻度肺动脉压力升高的患者,以往认为纠正缺损可以恢复,但是有一部分患者在矫治后的长期随访中仍发生了恶性的PAH,提示对这类患者仍需再认识。⑷心脏修补术后PAH,荷兰登记研究显示间隔缺损封堵后PAH的发生率约3%,具体机制目前仍不明确,治疗大多与IPAH相同。CHD-PAH在我国较为常见,严重影响患者生存质量和生命,当务之急是提高对这类患者的诊疗意识,以期给予早期诊治。对于合并重度肺动脉高压的先心病患者,给予综合治疗措施,以期对这类疾病的诊治有进一步的突破。对于已行矫治术的先心病患者要给予长期随访,早期发现肺动脉压力的变化,争取早期干预,改善患者预后。
柳磊 主任医师 河北医科大学第三医院 心脏外科1613人已读 - 典型病例 河北省首例“人工心肺”辅助下心脏介入支架手术
近日,河北医科大学第三医院心血管内、外科通力协作,利用“人工心肺”(体外循环)保护,成功为心梗伴心源性休克心律失常患者植入支架打通堵塞血管。这种将体外循环与心脏支架手术相结合的方式,在我省尚属首例。为急危重症的冠心病患者提供了全新的治疗经验。 2017年11月8日晨,67岁的钱先生突然感到胸口疼痛发闷,喘不上气来,并出现全身大汗淋漓,紧急拨打120送入我院,经胸痛绿色通道检查确诊,他发生急性心肌梗死。冠脉造影检查显示,钱先生心脏的3根主要供血血管已堵塞了2根,另外一根主要血管起始部位的狭窄程度也超过95%,且血压最低降低到56/30mmHg,并频发室性早搏伴短阵室速,生命危在旦夕,紧急使用升压药物同时置入心脏主动脉内球囊反博泵辅助心脏,患者暂时病情得到稳定。但是因为冠脉血管病变复杂,贸然进行闭塞血管开通可能会导致再梗死,甚至手术台上出现室颤,危及生命。患者目前处于心源性休克状态,无论进行紧急冠脉搭桥还是支架手术,都将面临极高的手术风险。针对这种情况,我院心血管内外科团队,全面评估患者的病情,拟定最优治疗方案。后经专家组讨论决定,在人工心肺保驾下进行冠脉支架植入手术。 2017年11月9日,在最先进的复合手术室内,包括心血管内外科、麻醉科、手术室在内的10多位专家团队严正以待,一场硬仗正式展开。为使患者术后能快速康复,决定不使用气管插管,在局麻下解剖游离患者腿部大血管,进行人工心肺机插管连接。随后,又迅速为他进行了心脏支架手术。惊险的一幕出现了,当患者成功开通梗塞血管后因为血栓负荷太重,出现远端无再流,血压极具下降,万幸的是经过正确及时果断处理,患者冠脉血流得以恢复。手术成功,手术室内一片欢呼,患者顺利送回心脏重症监护病房。术后顺利康复,近期可以出院。 患者在心脏主动脉内球囊反搏泵和人工心肺机双重保护下接受手术,得以起死回生。人工心肺机就是体外循环,是通过手术安装一种仪器,将静脉血液在回入心脏前抽出,在体外经过氧合后再送回动脉,完成供血供氧工作,起到部分心肺替代作用,是一项生命技术。将这种技术与支架手术相结合,可预防手术中的突发风险,减少并发症的产生。 目前高龄、重症心梗患者逐渐增多,有部分患者甚至因高风险、无法承受手术等原因而放弃治疗。针对此类患者,我院积极利用IABP(主动脉内球囊反搏)及人工心肺等多种新技术优化治疗,大大降低高龄患者手术风险。特别提醒,急性心梗发生后12小时内是抢救的黄金时间,出现胸闷、胸痛等症状时一定要尽早就医,不要一味忍耐而错过最佳治疗时机。
 柳磊 主任医师 河北医科大学第三医院 心脏外科2423人已读
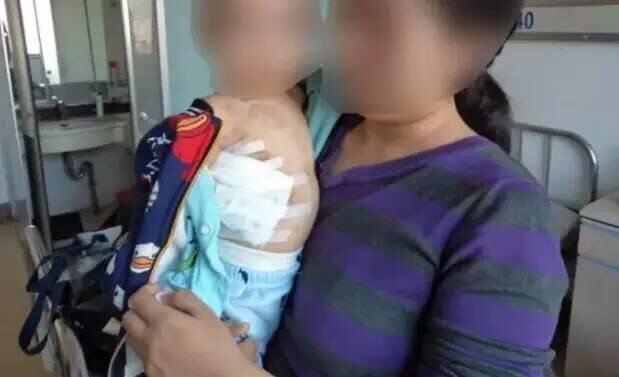
柳磊 主任医师 河北医科大学第三医院 心脏外科2423人已读 - 媒体报道 医大三院成功实施低体重患儿腋下切口先心病矫治
近日,我院心脏外科收治了一名年仅1岁的室间隔缺损患儿,因缺损较大(大于10mm),患儿生长发育受限,体重仅8kg,且患儿反复发生肺炎,急需早日手术修补室间隔缺损。家属曾多方就诊询问就医,因被告知需行正中开胸手术而犹豫不决,最终我院柳磊主任决定为患儿行右侧腋下切口室间隔缺损修补术,术后患儿复查手术结果达到预期效果,手术切口位于腋下,隐匿美观。 医者仁者,腋下小切口手术对术者的技术水平要求很高,该类手术的实施既标志着我院先心病手术技术取得了巨大进步,也为先心病患儿赢得了一个美好的未来。
 柳磊 主任医师 河北医科大学第三医院 心脏外科995人已读
柳磊 主任医师 河北医科大学第三医院 心脏外科995人已读





